
 |
 |
 |
| 初期 | 中期 | 末期 |
緑内障と診断するには眼圧の高さが重要な基準となりますが、なぜ眼圧が高くなるのでしょうか。目に触ると、一定の弾力性があります。これは、目の中で絶えず房水と言われる透明な液体が循環していて眼圧が調整されているからです。房水は、毛様体という所で作られ、角膜と虹彩の境にある排水路 (隅角)から目の外へ流れ出ます。この排水路はわずかな隙間しかないため、様々な原因で閉鎖されたり、排水路自体の機能が悪くなったりして、房水が流出しにくくなることがあります。こうして房水の流れが滞り、眼圧が高くなります。
 |
 |
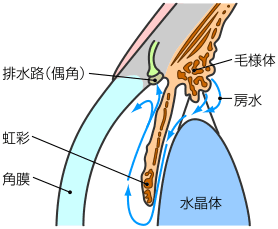 |
| 閉塞隅角緑内障 房水の排出口が、虹彩の根元で塞がれてしまうタイプ。このタイプは、何かの拍子に虹彩の根元が突然排出口を塞ぎ、房水の流れを止めるので、眼圧は急激に上昇します。=急性緑内障 |
開放隅角緑内障 房水の出口は狭くないのに(開放隅角)、水の循環が滞ってしまうタイプ。 出口は塞がっていないのに、排出路の機能自体が悪く、うまく目の外(眼の外にある血管の中)へ房水が流出しないために起きます。 |
※ 正常な眼圧値は、平均10〜20mmHgだとされています。ただ、眼圧は毎日変わり、1日のうちでも上下します。また、眼圧には個人差があるため、平均 より高い値でも、それがその人にとって正常な眼圧であることもありますし、平均より低い値でもその人にとっては眼圧が高く緑内障となることもあるわけです。そういった点で非常に判断の難しい病気といえます。
緑内障は、生涯にわたっての管理が必要となります。もちろん、緑内障点眼薬や手術によって眼圧が正常内に安定し、視野の欠損な どの視神経障害が進行しなくなれば一応治った状態にはなります。ただ眼圧が下がったからといっても、点眼薬によって安定しているわけですから、やめればまた悪化しますし、レ−ザ−治療、手術を受け眼圧が低下しても一生その効果が維持されるとは限りません。緑内障は、早期発見・早期治療で失明を防ぐことができ ます。1年に1回は眼科の検診を受けることをおすすめします。
| 緑内障にならないためにも、普段の生活でどのような点に気をつけたらいいですか? | |||
| ・首を圧迫するような服装は避けること ・過度に興奮したり、イライラすることがないよう、ストレスのたまらない生活を送る努力をすること ・1度に大量の水分(1リットルくらい)を取らないこと ・喫煙はやめること ・定期的に眼科の検診を受けること。眼鏡を作る際には眼科医を受診しましょう。眼科医は必ず緑内障のチェックをして、眼鏡を処方いたします。 |
|||
| 緑内障で目は痛くならないのですか? | |||
| 慢性緑内障では目は痛くなりません。ただ、「急性緑内障発作」が起きたときには強い頭痛が続きます。 | |||
| 急性緑内障(閉塞隅角緑内障)は予防できるのでしょうか? | |||
当院ではYAGレーザーを虹彩切開に使用して重篤な合併症を防いでいます。また白内障手術のよって発作を防ぐことができます。 |
